Зв’язок дисоціації та психологічної травми: як психоделіки можуть повернути базове почуття безпеки
-
17 листопада 2025Переглянуто: 7558
Вступ
Вивчення дисоціативних станів та пов’язаних з ними розладів є актуальними через їх значний вплив на результати терапії та перебіг захворювання. Такі стани часто є не лише стійкими, а й першочергово малопомітними в клінічній діагностиці, що обмежує можливості своєчасного втручання, негативно впливаючи на психологічне благополуччя та рівень адаптації (Lebois et al., 2022; Lyssenko et al., 2018). При цьому, дисоціативні симптоми є відносно поширеними та не обмежуються класичними дисоціативними розладами. Їх можна спостерігати при посттравматичних, особистісних та афективних розладах, а також в буденному житті – наприклад, при перевтомі.
Одним із викликів для системи охорони здоров’я є розуміння факторів, що підтримують ці розлади, оцінка їх дійсного впливу на життя та здоров’я, а також розгляд нових теоретичних підходів та перспективних методів терапії. Дослідження дисоціативних станів може надати інформацію не тільки щодо клінічної практики, а й щодо нейробіології, пропонуючи глибше розуміння складної взаємодії між функціями мозку, свідомістю та психопатологією. До перспективних напрямів сучасної терапії, що знову набули актуальності в науковому та клінічному дискурсі, належать підходи, засновані на використанні психоактивних речовин, які можуть поглибити наше розуміння нейробіологічних механізмів дисоціації.
Травма і дисоціація
Травма чинить значний вплив на психіку людини – якщо такий досвід проживається в дитинстві, то в подальшому це може підвищувати ймовірність розвитку психічних розладів, а вже в дорослому віці – змінювати схеми мислення та поведінки, ускладнюючи побудову близьких стосунків та сприяти зниженню довіри. Але чому травма має такий вплив?
Психологічна травма – це явище, що виникає внаслідок «надмірного» фізичного та емоційного впливу, що включає особисто значущу подію чи інформацію (насильство, тортури, стихійні лиха, емоційне насилля тощо) та переживається як сильне потрясіння й катастрофа (Neuner, 2023). Такий вплив завжди перевищує можливості психіки до подолання та адаптації в даний момент. Типово це супроводжується інтенсивним відчуттям безпорадності, втрати контролю та загрози (життю, тілесній цілісності, важливим зв’язкам чи цінностям) (Vignato et al., 2017; Weis et al., 2022).
Дитяча травма – це травматичний досвід, що був отриманий у віці, коли емоційна регуляція, відчуття базової безпеки та здорова прив’язаність ще закладаються. Чим менш зрілою є нервова система, тим вища залежність від важливих дорослих. В період дитинства травматичний досвід легше закарбовується й закріплюється. Це пов’язано зі структурними та функціональними змінами в ділянках мигдалини та гіпокампу, що беруть активну участь в обробці та регуляції емоційних реакцій (Dannlowski et al., 2012; Hanson et al., 2015). Зменшення об’єму цих ділянок, спричинене кумулятивною дією стресорів, пов’язане з підвищеним ризиком емоційних проблем у подальшому. Це, в тому числі, відбувається через формування стійких негативних схем – уявлень про світ, себе та оточуючих, що є основною стійких стресових реакцій та труднощів емоційної регуляції в майбутньому (Pagliaccio et al., 2015).
Феномен своєрідного «відключення» від надмірних переживань під час травми та після називають дисоціацією. Це є механізмом захисту психіки від надмірного навантаження – того, що перевищує наші внутрішні ресурси. Спершу дисоціація може виникати як миттєва захисна реакція психіки, однак з часом здатна закріпитися, перетворившись на постійний спосіб уникання емоційних переживань і зниження психічного болю.
Якщо дисоціація хронізується, може порушуватись базове відчуття безпеки — глибинне переконання у передбачуваності світу та захищеності себе і своїх близьких. Це відчуття формується з раннього дитинства, коли дитина не стикається з жорстокістю чи нехтуванням. Якщо ж вона зростає в умовах постійної загрози, виникає базова тривога, недовіра до світу й порушення прив’язаності (Bell et al., 2019). У таких випадках дисоціація стає своєрідним захисним механізмом — способом психіки відмежуватись від нестерпного досвіду, аби зберегти функціонування та здатність до адаптації (Lebois et al., 2020). Зв’язок між порушенням базової довіри до світу та травмою також пояснює чому найбільшу виразність має травматичний досвід, що пов’язаний з діями інших – наприклад, насильством чи тортурами, а не природними чинниками – наприклад, стихійним лихом (Bell et al., 2019). Якщо світ сприймається як ворожий та непередбачуваний, тоді людина може несвідомо обирати відмежовуватись від нього. Часто діти, які пережили насильство, навчаються уявляти, що це відбувається «не з ними», або ніби вони перебувають «десь не тут» (Vonderlin et al., 2018; Choi et al., 2017). По суті, відбувається роз’єднання думок, емоцій, спогадів та тіла з метою самозахисту.
Коли ж травма стається в дорослому віці – це порушує нашу систему переконань про безпечність та змістовність світу, руйнує почуття захищеності. Постійна відсутність відчуття безпеки, своєю чергою, підсилює тенденцію до дисоціації (Lebois et al., 2020). Це також пов’язано з труднощами у встановленні та підтриманні близьких стосунків, зниженням довіри до оточуючих та втратою відчуття контролю над власним життям.
Наслідки дисоціації
Дисоціативні стани насправді є відносно поширеними, хоча довгий час лишались недооціненими в клінічній практиці. Люди можуть переживати їх, навіть не усвідомлюючи цього, тоді як медичні працівники часто випускають такі стани з виду (Lebois et al., 2022; Lyssenko et al., 2018). Це відбувається, бо в легких формах дисоціація може проявлятись неочевидно - як звична розсіяність, забудькуватість, труднощі в побудові відносин тощо (McWhirter et al., 2022; Krause-Utz et al., 2017). Її часто можуть помічати через обстеження пов’язаних симптомів – тривоги, депресивних станів, самоушкодження чи зловживання психоактивами. Дисоціація та пов’язані симптоми підкріплюють одне одного, створюючи «замкнуте коло». Так, відсторонюючись від негативних переживань – людина відмежовує і позитивний емоційний досвід, що підтримує депресивне бачення світу. Це веде до відчуття відчуженості, труднощів відчувати любов, радість та задоволення.
Також одним з основних наслідків є порушена здатність розрізняти безпечні та небезпечні ситуації, що відбувається через порушення базової безпеки та прив’язаності. Так, наприклад, особа, що пережила насильство в дитинстві з боку близьких людей, може не розрізняти «тривожних прапорців» вже в зрілому віці, що може призвести до повторної травматизації (наприклад, через насильницькі стосунки).
Нейробіологія дисоціації
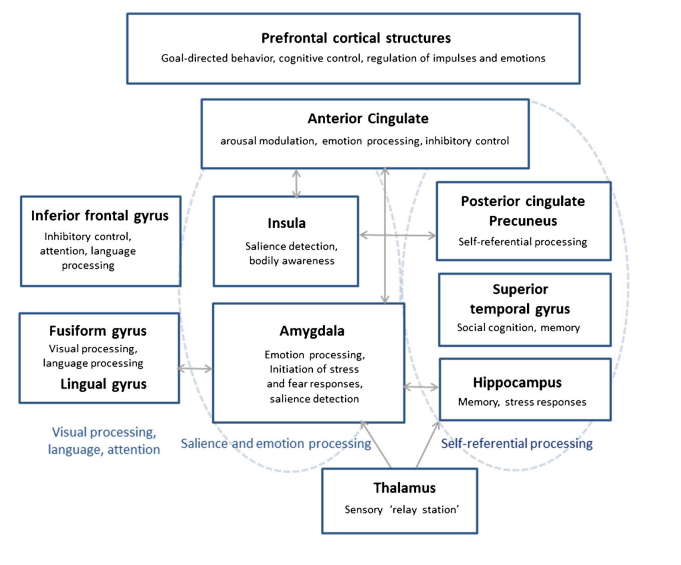
Схематичне зображення нейробіологічної основи дисоціативних процесів (Krause-Utz et al., 2017).
Дисоціативні процеси, з нейробіологічного погляду - це координована взаємодія розрізнених мозкових систем. В залежності від особливостей їх складної взаємодії – помітні різні прояви та інтенсивність дисоціації. Для розуміння цих особливостей, варто розглянути роль основних структур окремо.
Префронтальну кору можна назвати ключовою в генезі дисоціативних процесів. Під час травматичного досвіду вона гіперактивується, беручи на себе керуючу роль – допомагає пригнічувати інші структури мозку, як-от гіпокамп (бере участь в процесах пам’яті) та лімбічних структур (участь в емоційних реакціях, «бий-біжи-замри»). Фактично префронтальна кора «відмикає» емоційну складову нашого мозку, дозволяючи нам лишатись відстороненими та малочутливими до болісних переживань. Це пояснює феномен «емоційного оніміння» - відчуття ніби «це відбувається не зі мною».
Когнітивний контроль префронтальної кори на пам’ять відповідає також за придушення спогадів, а, отже, й нездатність їх інтегрувати в нашу біографію, гальмуючи поширення нейронного збудження в ділянках гіпокампу. За звичних же обставин, гіпокамп інтегрує подію в цілісний епізод пам’яті, зв’язуючи послідовність подій, окремі деталі та емоційне ставлення до них. Травматичні спогади часто зберігаються фрагментарно, без належного зв’язку з часом та контекстом, створюючи спогади у вигляді уривків образів та вражень, які зберігаються ніби ізольовано. Це також пояснюється впливом надлишку кортизолу (стрес-асоційованого гормону) на нашу психіку, розуміння чого є особливо корисним для пояснення клінічних випадків психогенних амнезій (Lupien et al., 1998). Інтеграція фрагментарних спогадів в загальний наратив нашого життя є основою терапевтичної дії, що зменшує потребу в патологічному префронтальному гальмуванні.
Мигдалеподібне тіло, як ключова структура лімбічної системи, допомагає в обробці емоцій, зокрема тривоги й страху, формуванні емоційних спогадів. Якщо зв’язок між амігдалою та гіпокампом порушений, це також сприяє створенню фрагментованих емоційних спогадів (так, людина може згадувати почуття паніки, але мати труднощі з пригадуванням інших аспектів). При, навпаки, недостатньому гальмуванні лімбічної системи – у відповідь на стимул, пов’язаний із травмою, виникає насичена афективна реакція – виражений страх, флешбеки, панічні атаки тощо.
Інсула (острівцева частка) – одна зі складових кори головного мозку, що пов’язана з тілесними переживаннями емоційних станів, зв’язком з тілом. Вона допомагає вловити та інтерпретувати сигнали від внутрішніх органів та зовнішні їх прояви (скутість, прискорене серцебиття, сперте дихання тощо). Інсула також підпорядковується гальмівним сигналам префронтальної кори, що виражається у труднощах розпізнавання тілесних маркерів напруження – наприклад, м’язова напруга, яку можна помітити вже на етапі, коли м’язи починають «піднивати» від перевантаження. Контакт з тілом важливий, адже дає змогу помітити наш стан, розслабитись і стабілізуватись. Коли ми не помічаємо цих сигналів, це може підвищувати рівень напруження – наприклад, сперте дихання призводить до зменшення рівня вуглекислого газу в крові, що викликає тахікардію, запаморочення та схожі симптоми, які можуть інтерпретуватись як посилення тривоги (Zvolensky & Eifert, 2001; Paulus, 2013). При цьому, коли ми маємо менший зв’язок зі своїми сенсорними відчуттями – нам стає легше «відключатись» від світу. В крайніх випадках, тіло може перестати відчуватись як наша невід’ємна частина – тоді ми можемо говорити про деперсоналізацію.
У випадках коли такі стани відсторонення не є постійними, а виникають у відповідь на певний тригер, керівну роль беруть базальні ганглії – структури, що мають складні багатофункціональні зв’язки. Вони приймають участь в інтеграції та модуляції інформації з інших ділянок мозку, а також у емоційному й когнітивному контролі, регулюванні уваги та пам’яті. За деякими припущеннями, вона може бути таким собі «перемикачем» між різними дисоціативними станами та, навпаки, звичним станом присутності (Roydeva & Reinders, 2021). У різних психотерапевтичних методах цьому відповідають поняття «часток (режимів) особистості», «субособистостей» та інші.
Психоактивні речовини в терапії
Зміна сучасної наркополітики — перехід від криміналізації до регульованої терапевтичної декриміналізації психоделіків — сприяла поширенню інтересу до методів лікування, що вискористовують психоактивні речовини — зокрема, психоделічно асистованої психотерапії та психоделічної інтеграції. Можливість застосування цих методів видається цікавою, бо стани, що пов’язані з дисоціацією є більш комплексними та складними для терапії, оскільки можуть перешкоджати емоційному навчанню та залученості до лікування (Lanius et al., 2018; Krause-Utz et al., 2021). В класичних методах психотерапії дисоціація може проявлятись як відстороненість від вразливих тем, відчуття ніби «в голові пусто», «не знаю що сказати». Це є нормальною особливістю процесу терапії, яка все ж гальмує її перебіг. При більш сумних сценаріях, пацієнт психотерапевта може просто не усвідомлювати своїх психологічних проблем, при цьому вони виявлятимуться у зовнішніх труднощах в інших сферах життя – наприклад, конфліктах з близькими, постійним виснаженням тощо. Сигнали від тіла про втому чи напругу важко помітити також через порушене відчуття тілесності – труднощі у відчутті свого тіла як безпечного простору, вихід зі стану хронічної напруги (Morrison, 2016; Černis et al., 2021). Дисоціація виникає автоматично, коли з’являється щось, що нагадує нам про травму, тому її важко зупинити простим зусиллям волі. Перебудова патернів, за якими реагує наш мозок вимагає великих зусиль.
Ефекти психоактивних речовин сприяють підвищенню нейропластичності – здатності до реорганізації та формування нових нейронних зв’язків, відкриваючи «вікно гнучкості» для того, аби людина могла повноцінно оцінити та інтегрувати травму, корегуючи внутрішні уявлення про неї, себе та світ (Knudsen, 2023; Calder & Hasler, 2023). Тобто, така інтервенція має на меті діяти на першопричину розладу, а не лише на його симптоматику. Механізмом підвищення нейропластичності є вплив класичних психоделіків (псилоцибін, ЛСД) на серотонінові рецептори мозку, що сприяє виділенню фактору росту нейронів (BDNF), що, в свою чергу, зумовлює стимуляцію росту дендритів та формування нових синапсів, в тому числі в тих ділянках мозку, що залучені в процеси травматичної дисоціації (гіпокампу, префронтальної кори) (Savalia, Shao, & Kwan, 2021; Kwan et al., 2022).
Зміни нейропластичності через вплив на серотонінергічну систему також впливають на модуляцію процесів пам’яті, реакцій на стрес та емоційної обробки, що можуть нейробіологічно зменшувати інтенсивність емоційних та травматичних переживань (Raut et al., 2022). Пом’якшення емоційних реакцій дозволяє без надмірного дистресу повернутись до травматичних спогадів та опрацювати їх. Заспокоєння емоційного болю та підвищення пластичності мозку створюють умови для тимчасового "приглушення" автоматичних захисних реакцій психіки. Це дозволяє нейронним мережам, які відповідають за самоспостереження, рефлексію та інтеграцію досвіду, переосмислити та інтегрувати травматичну подію, рухатись далі. У психоделічно асистованій терапії цей процес часто призводить до феномену «інсайту» (Breeksema et al., 2020).
Феномен інсайту в психоделічно асистованій терапії означає раптову глибоку зміну розуміння або перспективи себе, оточуючих чи світу, яка здається правдивою або надійною (Kugel et al., 2025). У контексті роботи з травмою інсайт набуває терапевтичної ваги, оскільки дозволяє людині повністю усвідомити чи пережити подію, що спричинила травму - інтегрувати новий досвід в наратив життя. Таким чином, дисоціація перестає бути необхідною як спосіб патологічного захисту від болісного досвіду. Це пояснює чому «інсайт» показує більший вплив на клінічні симптоми, ніж самі містичні переживання, яким традиційно приділяли більше уваги в дослідженнях (Breeksema et al., 2020; Williams et al., 2021).
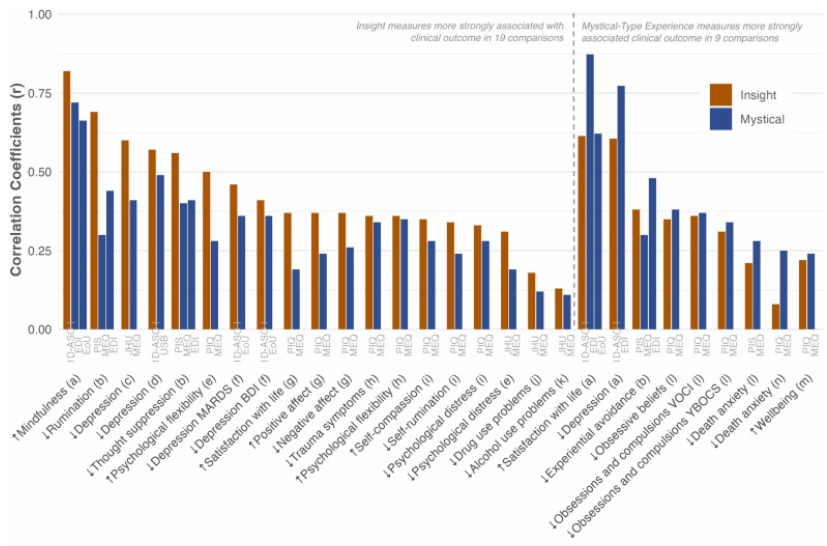
Порівняння зв’язку та впливу інсайтів та переживання містичного досвіду на клінічні показники (Kugel et al., 2025).
При використанні МДМА в терапії на передній план виходять його просоціальні емпатогенні ефекти – підвищення довіри, прив’язаності, та самоспівчуття (Wolfgang et al., 2024). Соціальна ізоляція та почуття самотності є чинниками, що часто йдуть пліч-о-пліч з дисоціацією та підтримують її перебіг (Xiong et al., 2022). Зважаючи на те, що травми, спричинені діями інших людей, мають особливо глибокий емоційний вплив, можна припустити, що емпатогенні властивості МДМА дозволяють пацієнтам бути більш відкритими до позитивних соціальних вражень. Це створює підґрунтя для зменшення почуття відчуження, формування нових моделей довіри та подальших позитивних змін у міжособистісній сфері (Taylor et al., 2024). В терапевтичному альянсі це може сприяти його поглибленню через посилення відчуття безпеки та довіри до терапевта, сприяючи закріпленню довгострокових позитивних ефектів терапії та оминаючи «опір» в роботі.
Це працює завдяки ефекту соціального научіння та винагороди – процес, за допомогою якого люди стають більш чутливими до позитивних соціальних сигналів та взаємодій. Деякі психоделіки можуть відкрити «критичний період» для соціального научіння, що опосередковане вивільненням серотоніну та окситоцину (van Elk & Yaden, 2022). Це відкриває можливості для повторного проживання шляху соціального научіння — процесу, у якому пацієнт може переосмислити та реконсолідувати раніше сформовані дезадаптивні схеми — стійкі когнітивні структури, що формують сприйняття людиною себе, інших і світу загалом. Наприклад, розлади особистості часто характеризуються базовими негативними переконаннями по типу «іншим не можна довіряти», «вони бажають мені зашкодити», «я нікчемна людина». Подібні уявлення закріплюються через попередній травматичний досвід, сприяючи розвитку дисоціативних механізмів як способу психологічного захисту. Згодом такі механізми стають хронічними, підтримуючи емоційну відчуженість, зниження здатності до емпатії та порушення у формуванні міжособистісної довіри — феномени, які часто спостерігаються, наприклад, при межовому розладі особистості (Brown & Reuber, 2016; Weisz & Cikara, 2021). Емпатогенні та просоціальні властивості МДМА створюють умови для «переписування» цих схем в безпечному терапевтичному просторі – гнучкість соціального сприйняття позитивних сигналів сприяє інтеграції нових більш адаптивних уявлень про себе та світ.
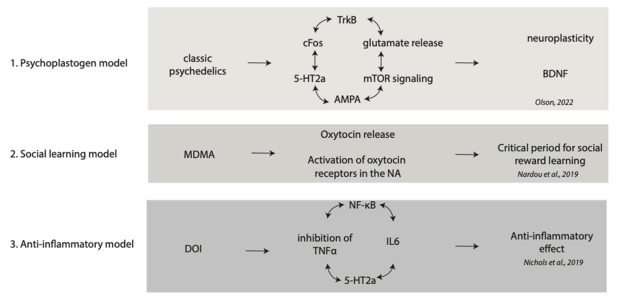
Різні теоретичні моделі терапевтичного впливу психоактивних речовин (van Elk & Yaden, 2022).
Примітним є вплив на дисоціативні стани через провокування дисоціації медикаментозної. Це пояснюється різними нейробіологічними механізмами при дії кетаміну – антагонізм NMDA-рецепторів (глутаматергічна система), та при травмі – порушення інтеграції нейронних мереж мозку (Moran et al., 2015; Bottemanne et al., 2023). Кетамінова дисоціація являє собою фармакологічно індукований стан, що також включає зміни серотонінергічної, ендоканабіноїдної та опіоїдної систем, що супроводжується зниженням активності префронтальної кори при одночасному підвищенні взаємодії лімбічних структур та нейронної мережі мозку, що відповідає за інтеграцію досвіду, саморефлексію та автобіографічні спогади (Lanius et al., 2018). Завдяки цій дії кетамінова дисоціація здатна створити ефект відмежування від зовнішнього середовища при збереженні контакту з внутрішніми переживаннями, дозволяючи пацієнту без надмірного емоційного перевантаження спостерігати і реконсолідувати травматичні спогади.
Тобто, на відміну від захисної дисоціації, яка є механізмом уникнення нестерпного афекту, та патологічної дисоціації, що характеризується хронічною фрагментацією особистісної структури і порушенням інтеграції свідомості, медикаментозна форма має контрольований і терапевтичний характер (Lyssenko et al., 2018). Вона не є проявом дезінтеграції нейронних мереж та структур, а, навпаки, тимчасовим станом нейропластичності, який відкриває можливість адаптивної обробки травми і поступової інтеграції раніше фрагментованого досвіду.
Висновок
Використання психоактивних речовин у терапевтичних цілях може бути перспективним напрямом у лікуванні складних станів, що супроводжуються дисоціацією та мають складний симптоматичний профіль. Потенціал таких інтервенцій полягає у здатності зменшувати емоційний біль, підвищувати прихильність до терапії та тимчасово посилювати нейропластичність мозку. Саме завдяки цим змінам пацієнт отримує можливість переосмислити свій досвід, засвоїти нові патерни мислення й поведінки, а також інтегрувати більш адаптивні способи реагування.
Однак така підвищена пластичність психіки є тимчасовою і створює вікно підвищеної вразливості. У цей період особливо важливо, що саме відбувається з пацієнтом, які саме зміни сприйняття він засвоює – адаптивні чи деструктивні для себе (Penn et al., 2021; Palitsky et al., 2023). Тому важливим чинником безпеки та ефективності інтервенцій, що використовують психоактивні речовини, є присутність кваліфікованого фахівця, що здатен забезпечити належний супровід та підтримку процесу інтеграції змін. Терапевтичне використання психоактивних речовин має здійснюватися виключно в межах медичних програм за визначеними клінічними протоколами, з урахуванням юридичних, етичних і медичних аспектів, ретельного скринінгу протипоказань і моніторингу стану пацієнта.
Попри значний терапевтичний потенціал, статус цього напряму залишається невизначеним. Застосування психоактивних речовин потребує подальших клінічних досліджень для вивчення їх довгострокових наслідків, точних нейробіологічних механізмів дії та оптимальних протоколів для різних типів дисоціативних розладів та станів, що включають дисоціативні симптоми. І хоча ризики залишаються суттєвими, для деяких пацієнтів із тяжкими, резистентними до лікування станами подібні методи можуть стати «останньою надією» на відновлення та адаптацію.
Джерела
-
Abdallah, C. G., De Feyter, H. M., Averill, L. A., Jiang, L., Averill, C. L., Chowdhury, G. M. I., Purohit, P., de Graaf, R. A., Esterlis, I., Juchem, C., Pittman, B. P., Krystal, J. H., Rothman, D. L., Sanacora, G., & Mason, G. F. (2018). The effects of ketamine on prefrontal glutamate neurotransmission in healthy and depressed subjects. Neuropsychopharmacology, 43(10), 2154–2160.
-
Bell, V., Robinson, B., Katona, C., Fett, A.-K., & Shergill, S. (2019). When trust is lost: The impact of interpersonal trauma on social interactions. Psychological Medicine, 49(6), 1041–1046.
-
Bottemanne, H., Berkovitch, L., Gauld, C., Balcerac, A., Schmidt, L., Mouchabac, S., & Fossati, P. (2023). Storm on predictive brain: A neurocomputational account of ketamine antidepressant effect. Neuroscience & Biobehavioral Reviews, 154, 105410.
-
Breeksema, J. J., Niemeijer, A. R., Krediet, E., Vermetten, E., & Schoevers, R. A. (2020). Psychedelic Treatments for Psychiatric Disorders: A Systematic Review and Thematic Synthesis of Patient Experiences in Qualitative Studies. CNS Drugs, 34(9), 925–946.
-
Brown, R. J., & Reuber, M. (2016). Psychological and psychiatric aspects of psychogenic non-epileptic seizures (PNES): A systematic review. Clinical Psychology Review, 45, 157–182.
-
Calder, A. E., & Hasler, G. (2023). Towards an understanding of psychedelic-induced neuroplasticity. Neuropsychopharmacology: Official Publication of the American College of Neuropsychopharmacology, 48(1), 104–112.
-
Černis, E., Beierl, E., Molodynski, A., Ehlers, A., & Freeman, D. (2021). A new perspective and assessment measure for common dissociative experiences: «Felt Sense of Anomaly». PloS One, 16(2), e0247037.
-
Choi, K. R., Seng, J. S., Briggs, E. C., Munro-Kramer, M. L., Graham-Bermann, S. A., Lee, R. C., & Ford, J. D. (2017). The Dissociative Subtype of Posttraumatic Stress Disorder (PTSD) Among Adolescents: Co-Occurring PTSD, Depersonalization/Derealization, and Other Dissociation Symptoms. Journal of the American Academy of Child and Adolescent Psychiatry, 56(12), 1062–1072.
-
Dannlowski, U., Stuhrmann, A., Beutelmann, V., Zwanzger, P., Lenzen, T., Grotegerd, D., Domschke, K., Hohoff, C., Ohrmann, P., Bauer, J., Lindner, C., Postert, C., Konrad, C., Arolt, V., Heindel, W., Suslow, T., & Kugel, H. (2012). Limbic scars: Long-term consequences of childhood maltreatment revealed by functional and structural magnetic resonance imaging. Biological Psychiatry, 71(4), 286–293.
-
Hanson, J. L., Nacewicz, B. M., Sutterer, M. J., Cayo, A. A., Schaefer, S. M., Rudolph, K. D., Shirtcliff, E. A., Pollak, S. D., & Davidson, R. J. (2015). Behavioral problems after early life stress: Contributions of the hippocampus and amygdala. Biological Psychiatry, 77(4), 314–323.
-
Knudsen, G. M. (2023). Sustained effects of single doses of classical psychedelics in humans. Neuropsychopharmacology: Official Publication of the American College of Neuropsychopharmacology, 48(1), 145–150.
-
Krause-Utz, A., Frost, R., Chatzaki, E., Winter, D., Schmahl, C., & Elzinga, B. M. (2021). Dissociation in Borderline Personality Disorder: Recent Experimental, Neurobiological Studies, and Implications for Future Research and Treatment. Current Psychiatry Reports, 23(6), 37.
-
Krause-Utz, A., Frost, R., Winter, D., & Elzinga, B. M. (2017). Dissociation and Alterations in Brain Function and Structure: Implications for Borderline Personality Disorder. Current Psychiatry Reports, 19(1), 6.
-
Kugel, J., Laukkonen, R. E., Yaden, D. B., Yücel, M., & Liknaitzky, P. (2025). Insights on psychedelics: A systematic review of therapeutic effects. Neuroscience & Biobehavioral Reviews, 173, 106117.
-
Kwan, A. C., Olson, D. E., Preller, K. H., & Roth, B. L. (2022). The neural basis of psychedelic action. Nature Neuroscience, 25(11), 1407–1419.
-
Lanius, R. A., Boyd, J. E., McKinnon, M. C., Nicholson, A. A., Frewen, P., Vermetten, E., Jetly, R., & Spiegel, D. (2018a). A Review of the Neurobiological Basis of Trauma-Related Dissociation and Its Relation to Cannabinoid- and Opioid-Mediated Stress Response: A Transdiagnostic, Translational Approach. Current Psychiatry Reports, 20(12), 118.
-
Lanius, R. A., Boyd, J. E., McKinnon, M. C., Nicholson, A. A., Frewen, P., Vermetten, E., Jetly, R., & Spiegel, D. (2018b). A Review of the Neurobiological Basis of Trauma-Related Dissociation and Its Relation to Cannabinoid- and Opioid-Mediated Stress Response: A Transdiagnostic, Translational Approach. Current Psychiatry Reports, 20(12), 118.
-
Lebois, L. A. M., Kumar, P., Palermo, C. A., Lambros, A. M., O’Connor, L., Wolff, J. D., Baker, J. T., Gruber, S. A., Lewis-Schroeder, N., Ressler, K. J., Robinson, M. A., Winternitz, S., Nickerson, L. D., & Kaufman, M. L. (2022). Deconstructing dissociation: A triple network model of trauma-related dissociation and its subtypes. Neuropsychopharmacology, 47(13), 2261–2270.
-
Lebois, L. A. M., Li, M., Baker, J. T., Wolff, J. D., Wang, D., Lambros, A. M., Grinspoon, E., Winternitz, S., Ren, J., Gönenç, A., Gruber, S. A., Ressler, K. J., Liu, H., & Kaufman, M. L. (2021). Large-Scale Functional Brain Network Architecture Changes Associated With Trauma-Related Dissociation. American Journal of Psychiatry, 178(2), 165–173.
-
Lupien, S. J., de Leon, M., de Santi, S., Convit, A., Tarshish, C., Nair, N. P. V., Thakur, M., McEwen, B. S., Hauger, R. L., & Meaney, M. J. (1998). Cortisol levels during human aging predict hippocampal atrophy and memory deficits. Nature Neuroscience, 1(1), 69–73.
-
Lyssenko, L., Schmahl, C., Bockhacker, L., Vonderlin, R., Bohus, M., & Kleindienst, N. (2018). Dissociation in Psychiatric Disorders: A Meta-Analysis of Studies Using the Dissociative Experiences Scale. American Journal of Psychiatry, 175(1), 37–46.
-
McWhirter, L., Smyth, H., Hoeritzauer, I., Couturier, A., Stone, J., & Carson, A. J. (2023). What is brain fog? Journal of Neurology, Neurosurgery & Psychiatry, 94(4), 321–325.
-
Moran, R. J., Jones, M. W., Blockeel, A. J., Adams, R. A., Stephan, K. E., & Friston, K. J. (2015). Losing Control Under Ketamine: Suppressed Cortico-Hippocampal Drive Following Acute Ketamine in Rats. Neuropsychopharmacology, 40(2), 268–277.
-
Morrison, I. (2016). ALE meta-analysis reveals dissociable networks for affective and discriminative aspects of touch. Human Brain Mapping, 37(4), 1308–1320.
-
Neuner, F. (2023). Physical and social trauma: Towards an integrative transdiagnostic perspective on psychological trauma that involves threats to status and belonging. Clinical Psychology Review, 99, 102219.
-
Pagliaccio, D., Luby, J. L., Bogdan, R., Agrawal, A., Gaffrey, M. S., Belden, A. C., Botteron, K. N., Harms, M. P., & Barch, D. M. (2015). Amygdala functional connectivity, HPA axis genetic variation, and life stress in children and relations to anxiety and emotion regulation. Journal of Abnormal Psychology, 124(4), 817–833.
-
Palitsky, R., Kaplan, D. M., Peacock, C., Zarrabi, A. J., Maples-Keller, J. L., Grant, G. H., Dunlop, B. W., & Raison, C. L. (2023). Importance of Integrating Spiritual, Existential, Religious, and Theological Components in Psychedelic-Assisted Therapies. JAMA Psychiatry, 80(7), 743–749.
-
Paulus, M. P. (2013). The breathing conundrum – interoceptive sensitivity and anxiety. Depression and anxiety, 30(4), 315–320.
-
Penn, A., Dorsen, C. G., Hope, S., & Rosa, W. E. (2021). CE: Psychedelic-Assisted Therapy. AJN The American Journal of Nursing, 121(6), 34.
-
Raut, S. B., Marathe, P. A., van Eijk, L., Eri, R., Ravindran, M., Benedek, D. M., Ursano, R. J., Canales, J. J., & Johnson, L. R. (2022). Diverse therapeutic developments for post-traumatic stress disorder (PTSD) indicate common mechanisms of memory modulation. Pharmacology & Therapeutics, 239, 108195.
-
Roydeva, M. I., & Reinders, A. A. T. S. (2021). Biomarkers of Pathological Dissociation: A Systematic Review. Neuroscience & Biobehavioral Reviews, 123, 120–202.
-
Savalia, N. K., Shao, L.-X., & Kwan, A. C. (2021). A Dendrite-Focused Framework for Understanding the Actions of Ketamine and Psychedelics. Trends in Neurosciences, 44(4), 260–275.
-
Taylor, C. T., Stein, M. B., Simmons, A. N., He, F., Oveis, C., Shakya, H. B., Sieber, W. J., Fowler, J. H., & Jain, S. (2024). Amplification of Positivity Treatment for Anxiety and Depression: A Randomized Experimental Therapeutics Trial Targeting Social Reward Sensitivity to Enhance Social Connectedness. Biological Psychiatry, 95(5), 434–443.
-
Tian, F., Lewis, L. D., Zhou, D. W., Balanza, G. A., Paulk, A. C., Zelmann, R., Peled, N., Soper, D., Santa Cruz Mercado, L. A., Peterfreund, R. A., Aglio, L. S., Eskandar, E. N., Cosgrove, G. R., Williams, Z. M., Richardson, R. M., Brown, E. N., Akeju, O., Cash, S. S., & Purdon, P. L. (2023). Characterizing brain dynamics during ketamine-induced dissociation and subsequent interactions with propofol using human intracranial neurophysiology. Nature Communications, 14(1), 1748.
-
van Elk, M., & Yaden, D. B. (2022). Pharmacological, neural, and psychological mechanisms underlying psychedelics: A critical review. Neuroscience and Biobehavioral Reviews, 140, 104793.
-
Vignato, J., Georges, J. M., Bush, R. A., & Connelly, C. D. (2017). Post-Traumatic Stress Disorder (PPTSD) in the Perinatal Period: A Concept Analysis. Journal of clinical nursing, 26(23–24), 3859–3868.
-
Vonderlin, R., Kleindienst, N., Alpers, G. W., Bohus, M., Lyssenko, L., & Schmahl, C. (2018). Dissociation in victims of childhood abuse or neglect: A meta-analytic review. Psychological Medicine, 48(15), 2467–2476.
-
Weis, C. N., Webb, E. K., deRoon-Cassini, T. A., & Larson, C. L. (2022). Emotion Dysregulation Following Trauma: Shared Neurocircuitry of Traumatic Brain Injury and Trauma-Related Psychiatric Disorders. Biological Psychiatry, 91(5), 470–477.
-
Weisz, E., & Cikara, M. (2021). Strategic Regulation of Empathy. Trends in Cognitive Sciences, 25(3), 213–227.
-
Williams, M. T., Davis, A. K., Xin, Y., Sepeda, N. D., Grigas, P. C., Sinnott, S., & Haeny, A. M. (2021). People of color in North America report improvements in racial trauma and mental health symptoms following psychedelic experiences. Drugs (Abingdon, England), 28(3), 215–226.
-
Wolfgang, A. S., Fonzo, G. A., Gray, J. C., Krystal, J. H., Grzenda, A., Widge, A. S., Kraguljac, N. V., McDonald, W. M., Rodriguez, C. I., & Nemeroff, C. B. (2025). MDMA and MDMA-Assisted Therapy. American Journal of Psychiatry, 182(1), 79–103.
-
Xiong, Y., Hong, H., Liu, C., & Zhang, Y. Q. (2023). Social isolation and the brain: Effects and mechanisms. Molecular Psychiatry, 28(1), 191–201.
-
Zvolensky, M. J., & Eifert, G. H. (2001). A review of psychological factors/processes affecting anxious responding during voluntary hyperventilation and inhalations of carbon dioxide-enriched air. Clinical Psychology Review, 21(3), 375–400.
